PARTICIPAȚI LA ÎNGRIJIRE
Tulburări
Probleme respiratorii
Problemele respiratorii pot avea diverse cauze. De exemplu, din cauza imaturității plămânilor, o infecție, meconiu sau lichid în plămâni, așa cum se explică mai jos. După naștere se poate ca bebelușul dvs să aibă dificultăți de respirație.
Simptomele
Diagnostic
Atunci când există probleme de respirație, medicul poate decide să ia niște sânge. Se verifică schimbul de gaze din sânge și nivelurile de infecție. Medicul poate decide să se realizeze radiografia plămânilor.

Tratament
Your baby is connected to a monitor so that the heart rate, breathing and oxygen level in the blood can be monitored. Often it is also necessary to support the breathing, for instance with CPAP or High Flow. The recovery depends on the seriousness of the symptoms. In the case of a wet lung for instance, the fluid in the lungs is often absorbed by the body within a few hours. Your baby will probably get better quickly. In breathing problems because of immature lungs, this recovery may take a few days because the body needs time to produce surfactant. Often breathing support is needed, for instance with CPAP or High Flow. This is also often needed when there are breathing problems because of an infection or by the meconium aspiration syndrome. If more support is needed, your child can be given mechanical ventilation or even more complex treatments to support the lungs and the heart function, and your child will receive pain relief.
Tulburări
1 Plămâni imaturi
Un bebeluș născut înainte de a37-a săptămână de sarcină (prematură) are plămâni imaturi. Cu cât prematuritatea este mai accentuată, cu atât plămânii sunt mai imaturi. În plus, este posibil să nu existe încă suficientă substanță importantă pentru plămâni (agent tensioactiv, a se vedea, de asemenea, Glosar). În cazul unei nașteri premature iminente, înainte de a 34-a săptămână de sarcină, mama va primi injecții cu corticosteroizi (celestone) care asigură că agentul tensioactiv la copil este produs mai repede. În 48 de ore de la prima injecție, plămânii se vor fi dezvoltat, încât după naștere problemele de respirație nu apar sau apar într-o măsură mai mică. Cu toate acestea, unii copii prematuri, în special cei născuți înainte de 32 de săptămâni de gestație, pot necesita administrarea de agent tensioactiv după naștere. Acest agent tensioactiv este administrat direct în trahee. Această patologie se numește ”boala membranei hialine”.
2 Plămân umed
In utero, plămânii fetali sunt umpluți de lichid amniotic, care este eliminat la naștere, atunci când alveolele sunt deschise și umplute cu aer, odată cu stabilirea primelor respirații. Cu toate acestea, unii copii au dificultăți în a elimina lichidul amniotic, care rămâne în plămâni. Noi numim aceasta „plămân umed”, dacă durează prea mult până când lichidul amniotic este complet eliminat din plămâni. Câțiva factori care cresc riscul de apariție a „plămânului umed” sunt operația cezariană și o naștere prea precipitată . Dacă bebelușul dvs are probleme de respirație, poate fi necesară ajutarea respirației bebelușului. De obicei, fluxul crescut sau CPAP vor fi utilizate. Pentru mai multe informații despre acest lucru, consultați „suportul respirator”. În general, ”plămânul umed„ se recuperează rapid, de obicei chiar și în 24 de ore.
3 Lichidul amniotic meconial și sindromul aspirației de meconium
Meconiul este primul scaun al unui nou-născut și este verde/negru și lipicios. Uneori, bebelușul dvs deja elimină în lichidul amniotic, din cauza stresului înainte sau în timpul nașterii. Aceasta se numește lichid amniotic meconial. Bebelușul dvs poate inhala această substanță înainte sau în timpul nașterii. Acest meconiu poate intra în plămâni, ceea ce poate provoca probleme respiratorii după naștere. Noi numim aceasta sindrom de aspirație de meconiu, adică MAS. În cazul MAS, poate exista o infecție adăugată a plămânilor (pneumonie), astfel încât antibioticele vor fi administrate. Infecția va fi monitorizată prin analize de sânge.
În aproximativ 10% până la 15% din nașteri vedem meconiu în lichidul amniotic. Apare de obicei la bebelușii care se nasc la timp sau târziu (întârzierea este după 42 de săptămâni de sarcină). Într-o sarcină mai lungă, cresc șansele de lichid amniotic care conține meconiu.
4 Pneumotorax
Dacă o alveolă se rupe, aerul ajunge între plămân și peretele toracic și, în consecință, plămânul colapsează. Acest lucru determină o scădere a volumului total al plămânului, în funcție de cantitatea de aer care iese din plămân și copilul poate dezvolta probleme grave de respirație și chiar circulatorii. Dacă bebelușul prezintă simptome, atunci un tub va fi plasat în cavitatea toracică pentru a elibera aerul care a pătruns în cavitatea toracică.
Icter (hiperbilirubinemie sau icter)
După naștere, fiecare copil devine galben și acesta este un proces normal. Acest lucru se datorează faptului că bebelușul are multe celule roșii din sânge, care sunt distruse în primele două zile după naștere. Această distrugere a celulelor roșii din sânge determină eliberarea bilirubinei. Bilirubina este apoi ajunge în sânge și piele, ceea ce face ca pielea să devină galbenă. Bilirubina este convertită în mod natural în ficat și excretată prin urină și fecale. Uneori, bebelușii au nevoie de ajutor pentru a scăpa de nivelurile excesive de bilirubină din corpul lor, iar acest lucru se face prin fototerapie. Este important să se monitorizeze nivelurile de bilirubină ale nou-născuților, deoarece dacă acestea sunt prea mari, este toxic pentru creier.
La bebelușii născuți înainte de a 37-a săptămână de sarcină (prematură), organele sunt încă imature și, prin urmare, este comun ca bebelușii prematuri să aibă nevoie de tratament pentru icter. Uneori există o incompatibilitate între sângele mamei și cel al copilului, provocând o distrugere mai mare a celulelor roșii din sânge care agravează hiperbilirubinemia. De asemenea, pierderea excesivă în greutate poate provoca hiperbilirubinemie.
Culorarea galbenă a pielii și a albului ochilor. Somnolență și stare mai puțin alertă. Bea mai puțin bine ca de obicei.
Gradul de colorare a pielii nu reflect nivelului bilirubinei din sânge. Asistenta va observa culoarea galbena a pielii bebelușului. La un copil prematur, este o procedură standard să verificați nivelul bilirubinei din sânge de mai multe ori în primele câteva zile.
Dacă s-a stabilit că nivelul bilirubinei la bebeluș este prea mare, va fi inițiată fototerapia. Aceasta presupune folosirea unei lămpi albastre, strălucitoare sau o lampă LED care se asigură că bilirubina reziduală este defalcată. Bebelușul dvs va fi așezat dezbrăcat, doar cu un scutec într-un incubator sau pe un pat încălzit, astfel încât să rămână la temperatura potrivită și astfel încât o mare parte din corpul său să fie în contact cu lumina fototerapiei cât mai mult posibil. Ca urmare a fototerapiei, fecalele bebelușului vor deveni adesea mai moi, iar culoarea urinei va deveni mai închisă la culoare. În timp ce bebelușul dvs este sub lumină, ochii lui vor fi protejați de ochelari de material. Atunci când se face fototerapia, este important ca bebelușul dvs să primească suficient lichid. Uneori poate fi necesar să se administreze lichide suplimentare printr-o perfuzie intravenoasă. Dacă nivelul bilirubinei din sânge este extrem de ridicat, acesta poate deteriora creierul. De aceea, este important ca bebelușul să rămână sub lămpile fototerapiei cât mai mult timp posibil și poate însemna că îngrijirea piele pe piele nu este posibilă.
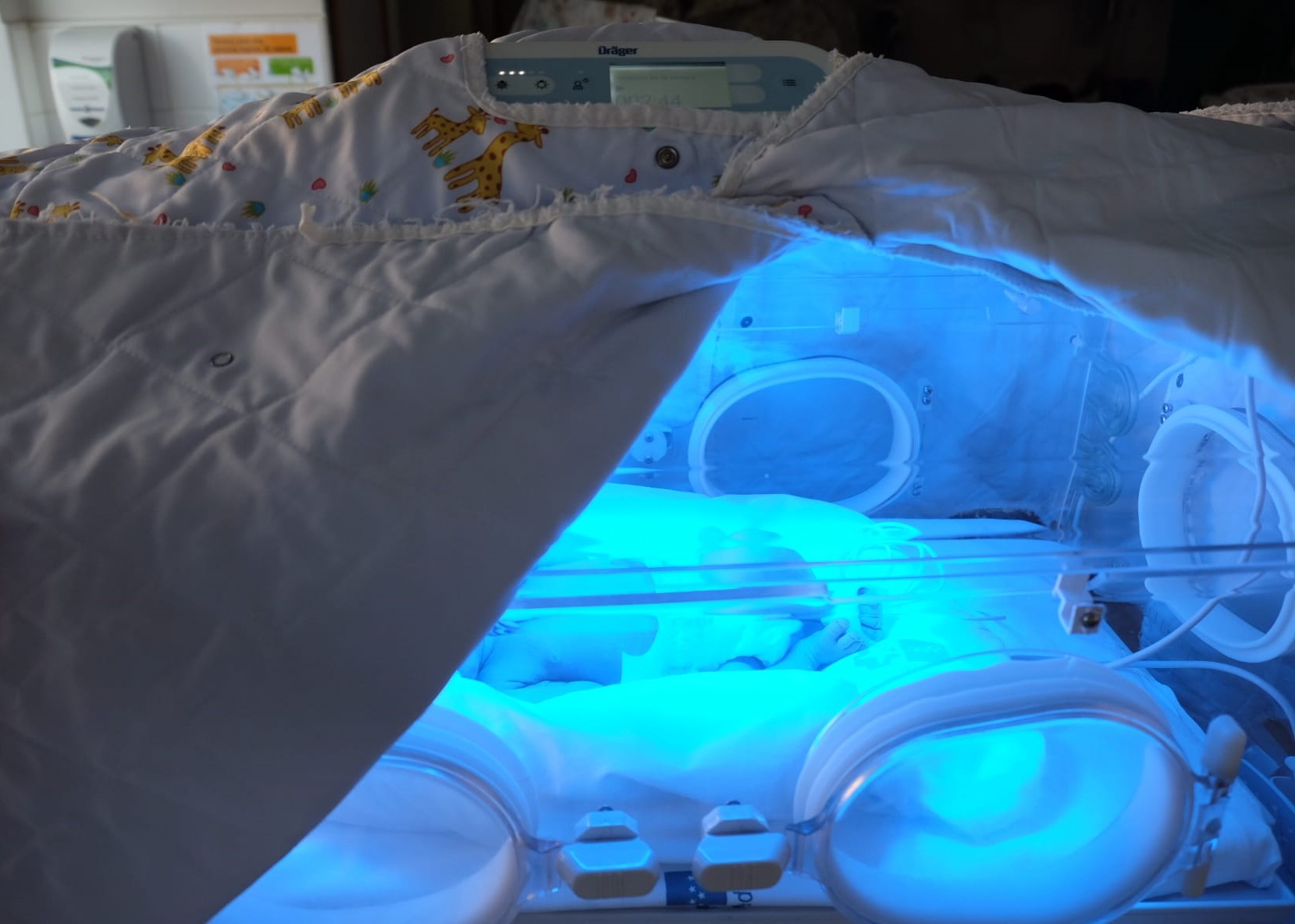
Pentru mai multe informații despre fototerapie, consultați, de asemenea, articolul despre „Lămpi de fototerapie”.
Greutate mică la naștere (mică pentru vârsta gestațională)
Un copil SGA are o greutate mai mică la naștere decât s-ar putea aștepta pentru vârsta gestațională. Pentru aceasta se utilizează abrevierea SGA, însemnând „mic pentru vârsta gestațională”.
Caracteristici
Capul este relativ mare în comparație cu corpul. Fața dă adesea impresia de a fi mai în vârstă. Grăsimea subcutanată lipsește, pliurile pielii sunt mari și pielea este uscată. Nou-născutul apare alert și flămând.
Îngrijire specială pentru copilul SGA
Într-o mare măsură, îngrijirea unui copil SGA este aceeași cu îngrijirea unui copil prematur. Gradul de dismaturitate determină în principal îngrijirea specială de care are nevoie copilul dumneavoastră.
Acordăm o atenție suplimentară următoarelor puncte:

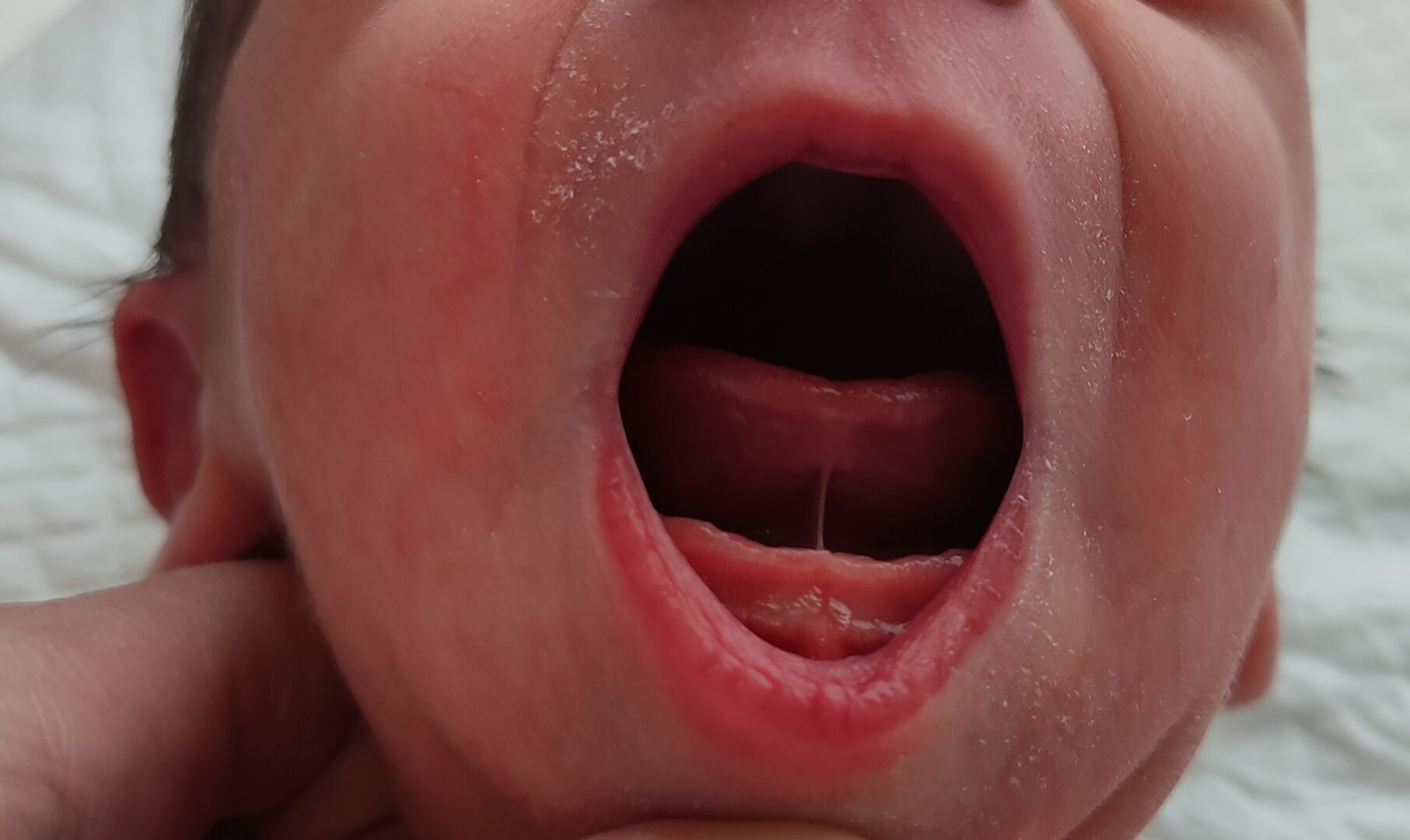
Frenul lingual scurt
Uneori, un copil are un fren lingual care este prea scurt. Aceasta este atunci când frenul lingual este foarte strâns sau scurt sau dacă este atașat aproape de vârful limbii. Acest lucru limitează mișcările limbii. Un fren scurt poate îngreuna pentru copilul dumneavoastră să se atașeze bine la sân sau să fie alăptat corespunzător. Un fren scurt poate fi recunoscut prin forma de inimă a limbii. Dar, uneori, aceasta este observată numai pentru că bebelușul nu-și poate scoate limba în mod corespunzător. Nu este întotdeauna necesar să tăiați frenul limbii dacă bebelușul nu este deranjat de aceasta și, de exemplu, bea bine de la sân.
Deficitul de oxigen la naștere (asfixie perinatală)
Deficitul de oxigen, sau asfixia, poate avea loc în timpul sarcinii sau în apropierea nașterii. Dacă deficitul de oxigen apare în apropierea nașterii, se numește asfixie perinatală. Dacă a apărut deficitul de oxigen, acest lucru poate fi dăunător pentru diferite organe, cum ar fi creierul și rinichii. Dacă creierul este afectat, starea clinică secundară deficitului de oxigen se numește encefalopatie hipoxic-ischemică (HIE). Deteriorarea organelor și intensitatea HIE depinde de cât timp a durat deficitul de oxigen și cât de profundă a fost privarea de oxigen. Severitatea este greu de prezis când bebelușul este foarte premature.
La naștere, scorul Apgar este acordat de medic. Acesta este un test care evaluează starea copilului după naștere. Scorul este de la 0 la 10; cel mai bun scor este 10. . În plus, sânge pentru teste va fi prelevat. Printre altele, nivelul de aciditate din sânge va fi verificat. Dacă există prea puțin oxigen în sânge, atunci sângele va deveni acid. Cu cât deficitul de oxigen este mai mare, cu atât sângele va deveni mai acid. Dacă se suspectează HIE, este necesar să se efectueze o ecografie a creierului, monitorizarea electroencefalografiei și evaluarea neurologică.


În cazul deficitului de oxigen, tratamentul vizează susținerea funcțiilor organismului, cum ar fi respirația, ritmul cardiac și nivelul de oxigen. In plus, bebelușul dvs va fi manipulat minim. Asta înseamnă că lăsăm bebelușul cât mai mult posibil în pace și încercăm să combinăm diferitele activități Poate să fie necesară administrare de lichide suplimentar și, eventual, medicamente, cum ar fi antibioticele. Dacă se suspectează HIE, activitatea creierului va fi înregistrată și, eventual, va fi demarată o terapie specială de răcire. Acest tratament presupune răcirea copilului la o temperatură de 33 °C timp de 72 de ore. Răcirea înseamnă că organismul bebelușului are nevoie de mai puțină energie și mai puțin oxigen. În acest fel, orice daune care pot apărea în creier din cauza deficitului de oxigen pot fi limitate. Copiii sunt raciți cu un pachet special de răcire care păstrează temperatura bebelușului în limitele potrivite. În plus, copilului i se vor administra medicamente pentru a se asigura că se simte confortabil. După trei zile se va încălzi încet până la temperatura normală a corpului de 37°C.
Patent Ductus Arteriosus (PDA)
Ductus arteriosus (sau: ductus Botalli) este un vas de sânge care conectează artera pulmonară la artera principală din organism (aorta). Acest vas de sânge trebuie să rămână deschis în timpul sarcinii (brevet), astfel încât sângele oxigenat din placentă să poată ajunge la aortă și la restul corpului prin artera pulmonară. Dar după naștere acest vas de sânge trebuie să se închidă. Acest lucru de fapt, întotdeauna merge bine la copiii născuți la termen. La copiii prematuri este posibil ca acest vas de sânge să nu se închidă imediat și să se închidă mai târziu. Vasul de sânge rămâne deschis pentru o perioadă prelungită. Acest lucru se observă în principal la copiii născuți înainte de 30 de săptămâni de sarcină.
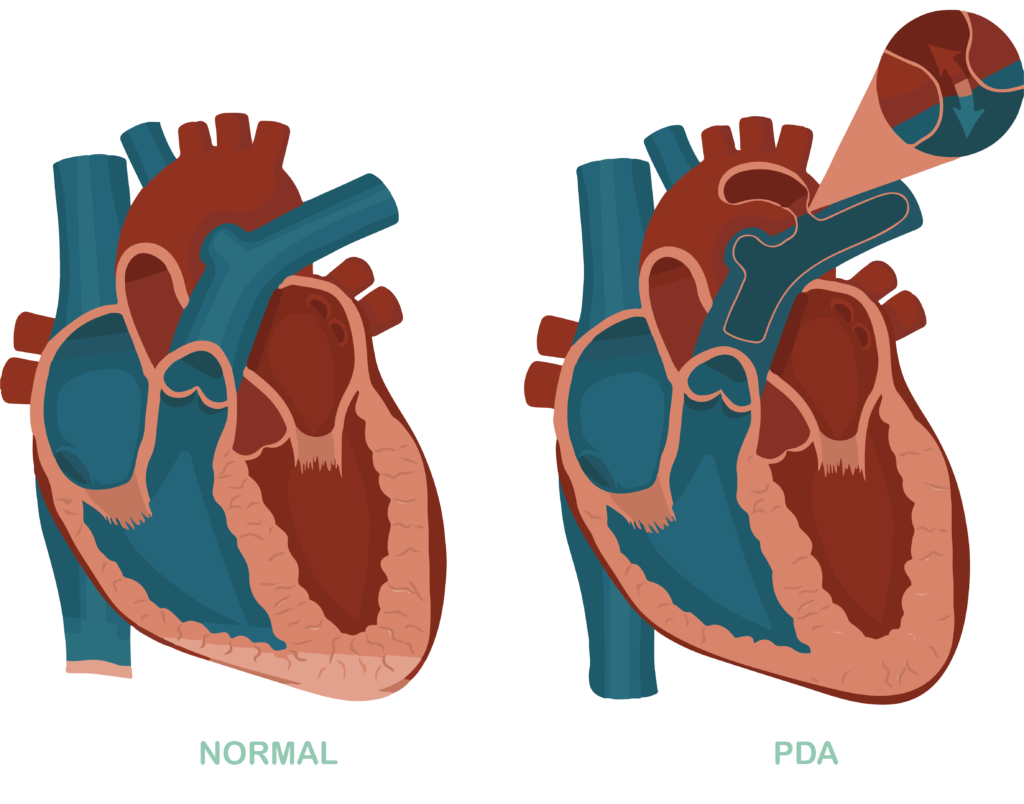
Dacă vasul de sânge nu se închide după naștere, poate provoca probleme (în principal probleme de respirație). Uneori exista mici semne ca bebelușul dvs are încă un canal deschis, și anume că tensiunea arterială este scăzută sau se aude un murmur atunci când bebelușul este examinat.
Trebuie făcută o ecografie cardiacă pentru a vedea dacă acest vas de sânge este încă deschis la copilul tău. În funcție de cât de mare este problema pentru bebelușul dvs și care este mărimea ductului, tratamentul poate fi început. De asemenea, este posibil să fie nevoie să așteptați și să urmăriți.
Este posibil să primească mai puțin lichid și unele diuretice suplimentare. Nu este întotdeauna posibil să se închidă canalul (complet) cu ibuprofen. În unele cazuri, se va decide închiderea canalului prin cateterism cardiac sau o operație.
Hemoragie intraventriculară (HIV) Hemoragie intracraniană
O ecografie a creierului se va face în mod regulat în prima săptămână pentru a monitoriza și verifica creierul. Cele mai multe hemoragii nu au consecințe sau aproape deloc, dar uneori poate apărea o zonă de infarct venos care înconjoară ventriculele. Aceste complicații pot avea un impact semnificativ asupra dezvoltării bebelușului tău. Dacă se descoperă o hemoragie, se vor face în mod regulat ecografii pentru a vedea dacă există vreo complicație asociată. Uneori se face și o scanare RMN pentru a obține mai multe informații cu privire la localizarea sângerării și posibilele consecințe pe termen lung.
Vasele de sânge sunt încă vulnerabile în acest grup de copii și, cu orice fluctuații ale tensiunii arteriale, poate apărea o hemoragie în rețeaua vaselor de sânge nedezvoltate.
De obicei, la copiii prematuri nu există simptome clare. Uneori pot apărea convulsii epileptice. Dar, de asemenea pot apărea:
O ecografie a creierului se va face în mod regulat în prima săptămână pentru a monitoriza și verifica creierul. Cele mai multe hemoragii nu au consecințe sau aproape deloc, dar uneori poate apărea un ion de infarct venos care înconjoară ventriculele. Aceste complicații pot avea un impact semnificativ asupra rezultatului bebelușului tău. Dacă se descoperă o hemoragie, se vor face în mod regulat ecografii pentru a vedea dacă există vreo complicație asociată. Uneori se face și o scanare RMN pentru a obține mai multă claritate cu privire la localizarea sângerării și posibilele consecințe pe termen lung.


Nu exista tratament pentru o hemoragie intracraniana. Tratăm doar factorii asociați, cum ar fi anemia. Dacă hidrocefalia se dezvoltă, aceasta poate fi tratată prin îndepărtarea LCR la intervale variabile, fie prin puncție lombară, fie folosind dispozitive care sunt introduse în spațiul ventricular.
Dacă se descoperă o hemoragie cerebrală la un copil, este un moment îngrijorător pentru părinți. Există adesea multe incertitudini cu privire la modul în care va merge și care vor fi consecințele dezvoltării. Se întâmplă adesea ca un copil să nu aibă consecințe de lungă durată din cauza unei hemoragii intracraniene. Desigur, acesta este cel mai bun rezultat posibil la care părinții pot spera după o perioadă de incertitudine. Dar se poate întâmpla, de asemenea, ca un copil să aibă niște sechele pe termen lung. Consecințele pot diferi foarte mult, în funcție de locul în care a fost localizată hemoragia și de ceea ce este deteriorat. În unele cazuri, dezvoltarea motorie poate fi întârziată. Începând de timpuriu cu îndrumarea unui fizioterapeut, aceste consecințe pot fi, sperăm, limitate. Un RMN la o dată programată poate oferi adesea mai multă claritate cu privire la consecințele pe termen lung.
Plânsul copilului
Toți bebelușii plâng, acest aspect fiind normal odată cu vârsta fragedă. Este o modalitate de a comunica cu tine ca părinte. Un bebeluș plânge când îi este foame, are un scutec murdar, vrea atenție, are dureri, nu se simte bine, este stresat sau este doar obosit. Peste tot în lume vedem că bebelușii își intensifică plânsul de la naștere până la vârsta de 6-8 săptămâni. La această vârstă, bebelușii plâng în medie între 2 și 2,5 ore pe zi. După aceea, numărul de ore în care bebelușii plâng de obicei scade. De la vârsta de 12 săptămâni, numărul de ore de plâns rămâne între 1 și 1,5 ore pe zi pentru tot restul primului an de viață. De obicei, plânsul poate fi intrerupt, iar bebelușul tău poate fi mângâiat prin contact, atenție, îngrijire și hrănire. Uneori, un copil este cu adevărat inconsolabil. La mai puțin de 5% dintre bebelușii care plâng inconsolabil, există o cauză fizică a plânsului.

Exemple sunt:
Deci, la 95%, nu se găsește o cauză fizică evidentă. Adesea, există factori legați de copii și / sau părinți și mai ales interacțiunea acestor factori.
Aceștia pot fi lucruri precum:
De fapt, acest lucru poate fi orice lucru care face mai dificilă reacția la semnele copilului, cum ar fi:
Dacă se asociază atât factori infantili, cât și/sau parentali, relația dintre părinți și bebeluș poate fi pusă sub presiune. Plânsul bebelușului dvs se poate intensifica, iar bebelușul (și de multe ori întreaga familie) devine din ce în ce mai greu de suparat. În afară de o intesificare a plânsului, bebelușul dvs poate dezvolta și probleme de hrănire și somn. În cele din urmă, se creează un cerc vicios care este greu de întrerupt. Dacă credeți că copilul dumneavoastră are dureri, plânge neobișnuit de des sau tare sau dacă plânsul vă îngrijorează, cu medicul de familie sau clinica de copii.
Îngrijirea de tip cangur și plimbarea sunt modalități bune de a vă liniști bebelușul, calmând sursa de stres. Citiți despre îngrijirea de tip cangur, purtarea copilului, observarea dezvoltării, îngrijirea împreună și FICare. Ce puteți face dacă devenițianxios sau supărat de plânsul bebelușului dvs? Asigurați-vă că bebelușul se afla într-un loc sigur, de exemplu, în pătuț sau în leagăn. Așezați-vă într-o altă cameră pentru o scurtă perioadă de timp pentru a vă calma. Este mai bine să nu vă ridicați în brațe copilul dacă sunteți iritat. Întoarceți-vă la bebelușul dvs atunci când vă simțiți mai calmă. Dacă observați că nu vă mai puteți descurca cu plânsul bebelușului, cereți ajutorul familiei sau al prietenilor. Nu așteptați până când sunteți total disperați. Bebelușul dvs s-ar putea chiar să își țină respirația în timp ce plânge din cauza emoțiilor puternice. Bebelușul dvs poate deveni chiar albastru din cauza asta. Încercați să nu vă panicați, puneți-vă bebelușul de partea lui și gâdilați-i tălpile picioarelor. Bebelușul va respira din nou normal. De asemenea, dacă suflați încet aer în fața lui poate ajuta puțin.
Nu vă scuturați copilul. Acest lucru este de fapt foarte periculos. Capul unui bebeluș este mare și greu în comparație cu restul corpului. Fără sprijin, capul va cădea înapoi. Mușchii gâtului nu sunt încă suficient de puternici pentru a ține capul în sus. Dacă vă agitați copilul, venele mici din creier se pot sparge și pot provoca sângerări. Acest lucru poate avea consecințe grave. Dacă asistați la scuturarea bebelușului, este important să mergeți direct la departamentul de urgență al celui mai apropiat spital. Chiar dacă sunteți persoana care și-a zguduit copilul. Ajutorul rapid poate preveni deteriorarea gravă.
Asigurați-vă că bebelușul dvs. se află într-un loc sigur, de exemplu într-un pătuț sau un loc de joacă. Așezați-vă pentru o vreme pentru a încerca să vă calmați – este mai bine să nu țineți copilul în brațe dacă sunteți nervoasă. Când vă simțiți mai bine, întoarceți-vă la bebelușul dumneavoastră. Dacă realizați că nu mai puteți face față plânsului bebelușului, cereți ajutorul familiei sau prietenilor. Nu așteptați până când sunteți complet neajutorată.
Atunci când un bebeluș plânge mult, pot exista scurte momente în care acesta nu respiră (în limbaj colocvial „deprivare”) sau chiar în care pielea sa își schimbă culoarea (cianoză). În acest caz, încercați să rămâneți calmă, întoarceți bebelușul pe o parte și gâdilați-i tălpile picioarelor sau suflați-i ușor pe față. De obicei, va începe să respire din nou după aceasta. Nu vă scuturați niciodată bebelușul, acest lucru este foarte periculos. Capul unui bebeluș este mare și greu în comparație cu restul corpului său. Deoarece mușchii gâtului nu sunt încă suficient de puternici pentru a-l susține, fără sprijin capul va cădea pe spate. Dacă scuturați bebelușul, vasele mici din creier se pot rupe și pot provoca sângerări, care pot avea consecințe grave. Dacă vedeți că bebelușul dvs. se scutură sau dacă l-ați scuturat chiar dvs., consultați medicul pediatru sau mergeți la serviciul de urgență pentru ca bebelușul să poată fi examinat.
Infecție
O infecție este cauzată de bacterii care provoacă inflamații în organism. Aceste bacterii pot fi, de asemenea, găsite în fluxul sanguin. Există apoi septicemie sau otrăvirea sângelui.
Sistemul imunitar al unui nou-născut, în special cel al unui copil prematur, nu este încă pe deplin dezvoltat. De aceea, au un risc mult mai mare de infecție. De asemenea, bebelușii prematuri nu au anticorpi împotriva bacteriilor specifice. Acești anticorpi nu sunt transmiși de mamă prin placentă decât mai târziu în timpul sarcinii. Un alt factor de risc important pentru o infecție sunt bacteriile care sunt transmise prin mâini, perfuzii intravenoase și tuburi. De aceea este atât de important să se stabilească o bună igienă a mâinilor. Acest lucru este valabil pentru toată lumea: părinți, vizitatori, asistente și medici. Bacteriile pot penetra diferite organe prin sânge și le pot infecta. De exemplu, pot apărea infecții legate de cateter, pneumonie sau o infecție a tractului urinar. Una dintre cele mai grave complicații ale intoxicației sângelui (septicemie) este o infecție în care membranele din jurul creierului devin inflamate (meningită).
Dacă bebelușul dvs este suspectat de a avea o infecție, va trebui să i se recolteze sânge. Acest lucru poate determina nivelul infecției din sânge.În plus, o cultură este recoltată ca să detecteze ce bacterii cauzează infecția. În unele cazuri, este necesar să se facă o puncție lombară pentru a determina dacă există meningită.În timpul unei puncții lombare, lichidul cefalorahidian – LCR este recoltat pentru cultură și analiză biochimică pentru a exclude meningita. Urina bebelușului va fi colectată pentru a exclude o infecție a tractului urinar. Această urină va fi, de asemenea, cultivată. În plus, o radiografie pulmonară poate fi realizată în cazul problemelor de respirație.


Antibioticele vor fi necesare imediat ce testele au fost făcute. Deoarece rezultatele culturii durează cel puțin 2 zile, vom începe cu antibiotice care luptă împotriva multor bacterii. Antibioticele vor fi administrate printr-o perfuzie intravenoasă.
Când rezultatele testelor arată că o infecție este puțin probabilă, antibioticele vor fi oprite. Dacă se găsesc bacterii, durata tratamentului cu antibiotice depinde de bacteriile care se găsesc și unde se află. Durata tratamentului într-o septicemie dovedită, de exemplu, este de 7 până la 14 zile. Dacă meningita este diagnosticată, atunci durata tratamentului cu antibiotice este de 2 până la 3 săptămâni.
Alt tratament va fi inceput în funcție de cât de bolnav este bebelușul dvs. Acest lucru ar putea fi hidratarea prin perfuzia intravenoasă, tubul de hrănire, suportul de respirație și / sau oxigenul, medicamentele pentru a îmbunătăți tensiunea arterială. Materiile fecale pot fi mai moi din cauza antibioticelor.
Fiecare infecție este diferită. Majoritatea bebelușilor se recuperează în câteva zile după începerea antibioticelor. Dacă copilul se recuperează bine din infecție, atunci în majoritatea cazurilor nu există consecințe grave pentru dezvoltarea copilului. Acest lucru depinde într-adevăr de gravitatea infecției și dacă ar fi existat într-adevăr meningită. În unele cazuri, nu este o infecție cu bacterii, ci o infecție cauzată de un virus. Aceasta se numește o infecție virală. O infecție virală nu poate fi tratată cu antibiotice. În majoritatea cazurilor, organismul va trebui să lupte singur împotriva acestei infecții.
Boli cardiace congenitale
Un defect cardiac congenital este o malformație a inimii sau a vaselor mari de sânge care apare în dezvoltarea în timpul sarcinii. Există multe tipuri de defecte cardiace congenitale, în funcție de structura afectată.
Cele mai multe defecte cardiace congenitale sunt diagnosticate în timpul sarcinii, dar unele sunt diagnosticate după nașterea copilului datorită prezenței:
Putem suspecta un defect cardiac congenital pe baza simptomelor de mai sus. Pentru a confirma vom efectua o ecografie cardiacă (ecocardiografie).

Unele defecte cardiace congenitale sunt ușoare și necesită doar un control cardiologic periodic, cu sau fără tratamente specifice. Altele pun viața în pericol și necesită o intervenție chirurgicală în primele zile de viață din cauza severității lor mai mari și vor necesita chiar și alte intervenții chirurgicale sau cateterizări cardiace pe tot parcursul vieții.
De obicei, se poate realiza o corecție completă, ajungându-se la normalitatea structurală și funcțională a inimii. În unele cazuri, nu există nici o reparație pe cale chirurgicală, dar această intervenție chirurgicală ar putea fi paliativă pentru a încerca să facă calitatea vieții copilului cât mai bună posibil. În multe cazuri, copilul va trebui să ia medicamente pentru o lungă perioadă de timp pentru a facilita funcționarea corectă a inimii și, astfel, pentru a-și îmbunătăți calitatea vieții. În ambele cazuri, starea de a suferi de boli de inimă este permanentă. Bebelușii care se nasc cu acest tip de modificări structurale ale inimii trebuie să fie supuși unei monitorizări medicale și specializate pe tot parcursul vieții. Dacă doriți să aflați mai multe informații despre diferitele tipuri de boli cardiace congenitale, faceți clic pe următorul link care vă va duce la site-ul web, fundația care ajută copiii cu boli de inimă.
Hipertensiune pulmonară (HTP)
Hipertensiunea pulmonară (HTP) apare atunci când vasele de sânge pulmonare nu se pot deschide corect sau presiunea din interiorul lor rămâne ridicată. Ca urmare, sângele nu poate intra în plămâni pentru a ridica oxigenul și atunci organismul nu va avea suficient oxigen pentru creier și alte organe, iar acest lucru poate face un copil să se simtă rău. Inima trebuie să muncească mai mult pentru a transporta sângele la plămâni.
Vom suspecta prezența HTP ului când nou-născutul are o saturație scăzută de oxigen care necesită oxigen suplimentar care poate fi însoțit de detresă respiratorie sau cianoză. Evoluția este variabilă la fiecare copil. Prezentarea poate fi severă, punându-i viața în pericol.
Se poate efectua o ecografie cardiacă pentru a măsura presiunea din inimă. În cazuri foarte rare este necesară o cateterizare cardiacă.
Alte măsuri care pot fi necesare pentru a trata HTP ul sunt utilizarea sedării pentru a face copilul mai calm; administrarea de medicamente pentru îmbunătățirea funcției cardiace și dilatarea arterei pulmonare.
Nivelul scăzut al zahărului din sânge (Hipoglicemie)
Glucoza (zahărul) este o sursa importanta de energie pentru toate procesele organismului, în special pentru creier. În timpul sarcinii, bebelușul dvs va primi glucoză prin cordonul ombilical. În ultima fază a sarcinii se păstrează o rezervă. Medicul va decide dacă glicemia bebelușului trebuie verificată după naștere. Dacă bebelușul nu își poate regla nivelul zahărului din sânge, și din această cauză are un nivel insuficient de glucoză în sânge, acest lucru se numește nivelul zahărului scazut din sânge sau hipoglicemie.
Nivelul de zahăr nu este verificat ca standard după nașterea fiecărui nou-născut. Verificările standard sunt indicate numai pentru bebelușii care au un risc crescut de a avea un nivel scăzut de zahăr din sânge.
Un nivel scăzut de glucoză nu provoacă întotdeauna simptome. Dacă apar, aceste simptome pot fi următoarele:
Dacă bebelușul dvs se află într-o grupă de risc și după consultul medicului, o picătură de sânge va fi luată din călcâie la momente diferite. Cantitatea de zahăr va fi stabilită din această picătură de sânge. Acest lucru este pentru a detecta și trata un nivel scăzut de zahăr. În principiu, nivelul de zahăr este determinat în momente diferite în primele 24 de ore. În cazul în care nivelul zahărului nu este încă corect, se vor adăuga controale suplimentare.

Tratamentul depinde de nivelul de zahăr (glucoză). La început, scopul este de a menține nivelul zahărului din sânge la nivelul potrivit prin hrănire. Dacă acest lucru nu funcționează sau dacă copilul dumneavoastră nu se poate hrăni, atunci copilul dumneavoastră va primi o perfuzie intravenoasă, astfel încât să poată avea o aprovizionare continuă cu glucoză. De îndată ce nivelul glicemiei s-a îmbunătățit, reducem cantitatea de glucoză pe care copilul o primește prin perfuzie intravenoasă și creștem hrana până când perfuzia intravenoasă poate fi oprită complet. În timpul acestui proces, se va recolta sângede mai multe ori pentru a măsura zahărul din sânge.