PARTICIPAȚI LA ÎNGRIJIRE
Echipamente și îngrijire specială
Echipamente medicale
Veți vedea o mulțime de echipamente în jurul copilului dumneavoastră, care sunt necesare pentru a monitoriza și trata copilul dumneavoastră. Doar asistentele și medicii pot folosi acest echipament. Ei știu dacă o alarmă este „falsă” sau dacă trebuie luate măsuri. Odată ce asistenta medicală, care stabilește dacă bebelușul dvs este suficient de stabil, v-a dat consimțământul și v-a explicat totul, atunci este posibil să vi se permită să conectați și să deconectați singur firele la/de la monitor. De exemplu, atunci când copilul dumneavoastră este îmbăiat sau este cântărit înainte și după alăptare. Nu trebuie să atingeți sau să utilizați celelalte echipamente, cum ar fi pompele de perfuzie și echipamentele respiratorii.
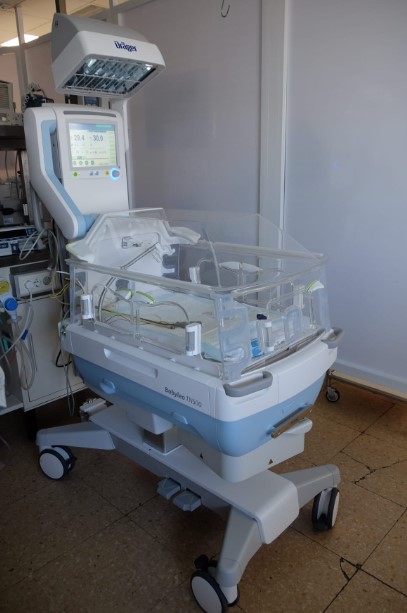
Incubatoare, paturi încălzite și pătuțuri
Un incubator, un pat încălzit sau un pătuț vor fi alese în funcție de greutatea și starea copilului dumneavoastră. Puteți afla mai multe despre motivele pentru care bebelușul dvs ar putea avea nevoie de ajutor pentru menținerea temperaturii în capitolul „Caracteristicile unui bebeluș prematur„.
INCUBATOR
În unele cazuri, bebelușii născuți la termen ar putea avea nevoie de îngrijire într-un incubator pentru a-i menține calzi, de exemplu dacă au nevoie de fototerapie. Acest lucru se datorează faptului că atunci când aceștia sunt sub lumina de fototerapie, nu nu sunt îmbrăcați, astfel încât tratamentul cu fototerapie să fie eficient.

PATURI ÎNCĂLZITE
Un pat încălzit este un pat cu o saltea încălzită. Acestea sunt adesea folosite atunci când bebelușii nu mai au nevoie de un incubator, dar au nevoie de o căldură suplimentară pentru a-și menține temperatura corpului (de obicei, acest lucru este de la momentul în care bebelușul cântărește în jur de 1,5 kg).

PĂTUȚURI
În cele din urmă, există pătuțurile „normale” pentru copii, atunci când se pot menține calzi. Acesta este la fel ca pătuțul dvs de acasă: un leagăn.

Monitor
Monitorul verifică diverse funcții importante ale corpului, cum ar fi respirația, ritmul cardiac, tensiunea arterială și cantitatea de oxigen (saturație) din sânge. În cazul în care valorile depășesc limitele de alarmă stabilite, atunci un semnal sonor se va auzi. Când bebelușul se mișcă, este posibil ca monitorul să nu măsoare corect și să provoace alarma să sune. Acest lucru nu indică întotdeauna că ceva nu este în regulă. În unele unități, există și un ecran care afișează măsurătorile la camera asistenților medicali pentru a-i alerta, iar asistentele au posibilitatea să urmărească mai multe monitoare în același timp o privească și în diverse alte locuri.
Lumină și zgomot
Stimularea senzorială pe care o primește bebelușul intrauterin este potrivită pentru maturarea și dezvoltarea optimă a sistemului nervos și a organelor senzoriale. Cu toate acestea, mediul din TIN este foarte diferit și poate duce la suprasolicitare senzorială.
Lumină
În ceea ce privește lumina, nivelurile recomandate pot fluctua. Uneori sunt necesare intensități mai mari pentru a efectua proceduri specifice, cum ar fi cateterizarea unei linii venoase. În aceste cazuri, vom avea grijă și vom acoperi ochii copilului pentru a evita întotdeauna lumina directă. Utilizarea capacelor, atât în incubatoare, cât și în pătuțuri, va ajuta la menținerea nivelului optim de lumină. Este important, pe cât posibil, să se utilizeze lumina naturală treptată, cu o tranziție lină. Acesta proces trebuie individualizat în funcție de maturitatea și situația clinică a bebelușului dvs. Începând cu vârsta postmenstruală de 32 de săptămâni, trebuie încurajate ritmurile zi-noapte, atâta timp cât bebelușul este pregătit clinic. Sunt recomandate cicluri de 12 ore, alternând perioadele de întuneric, care seamănă cu noaptea, cu perioadele de lumină slabă, de preferință lumină naturală.
Zgomot
Un nivel adecvat de zgomot scade ritmul cardiac, tensiunea arterială și frecvența respiratorie. De asemenea, influențează tiparele de somn prin prelungirea perioadelor de somn liniștit. Amplasarea unui aparat de măsurare ne poate ajuta evaluăm nivelu de zgomot. Este important să evitați să aplicați bătăi asupra incubatorului, deoarece acestea reverberează în interiorul lui, dar și să păstrați telefoanele mobile pe silențios, să vorbiți pe un ton calm, să evitați strigătele și să contribuiți activ la promovarea unui mediu liniștit. Vizitatorii ar trebui să-și reducă tonul vocii atunci când intră în cameră.
Suport pentru respirație
Există diferite modalități de a vă ajuta bebelușul cu respirația. Puteți găsi mai multe informații în capitolul „Probleme respiratorii” despre motivul pentru care bebelușul ar putea avea nevoie de ajutor în ceea ce privește respirația.
Debitul scăzut înseamnă că bebelușul dvs va primi o cantitate mică de aer încălzit-umidificat, suflat în nas prin tuburi nazale.
Dacă bebelușul dvs are nevoie de mai mult decât debitul scăzut, se poate da mai multa presiune prin debitul mare pentru a-și menține plămânii deschiși. Debitul ridicat este aerul cald și umidificat care este suflat în nas cu ajutorul unei măști nazale.
CPAP este capabil să ofere mai mult sprijin bebelușului dvs, oferindu-i mai multă presiune decât debit mare, pentru a-i ajuta sa iși mențină plămânii deschiși. CPAP înseamnă presiune pozitivă continuă a căilor respiratorii. Prin suflarea aerului prin nasul bebelușului, se aplică presiune pe căile respiratorii superioare, ceea ce face ca respirația să fie mai ușoară. Acest proces este ușor asemănător cu cel al umflării unui balon: un balon poate fi mai ușor aruncat în aer, dacă se suflă puțin aer în el, mai întâi. Este la fel și cu CPAP: alveolele nu se vor închide complet după respirație, astfel încât se vor deschide mai ușor cu următoarea respirație. CPAP poate fi administrat în moduri diferite: cu tuburi (în nas) sau cu o mască. Bebelușului dvs i se va alterna folosirea măștii cu tuburile nazale, pentru a ajuta la prevenirea oricăror răni în curs de apariție pe fața lui. Bebelușul dvs va trebui, de asemenea, să poarte o pălărie pentru a menține sistemul la locul său, în mod corespunzător. Cantitatea de presiune dată bebelușului va depinde de starea acestuia.
Dacă bebelușul nu poate respira singur, este necesară ventilația mecanică. Bebelușul va fi intubat, prin introducerea unui tub în trahee, iar respirația este fie susținută, fie preluată de un ventilator. În acest caz, bebelușul va fi transferat la un ATI (Secția de Terapie Intensivă Neonatală) dacă nu se află deja într-una.
Echipamente de aspirație
Acest lucru este folosit pentru a elimina mucusul (și alte resturi) din nasul, gura și gâtul bebelușului dacă îl deranjează. Mucusul este aspirat printr-un tub care este introdus în nasul sau gura bebelușului de către asistentă medicală.
Perfuzii intravenoase
Uneori, fluidele, substanțele nutritive sau medicamentele trebuie administrate direct în sânge. Acest lucru se poate face în moduri diferite:

Lampă de fototerapie
Dacă bebelușul dvs are icter, aceasta se datorează faptului că bilirubina este crescută în sânge (de asemenea, căutați „Bilirubina” în glosar). Acest lucru se întâmplă adesea în primele 2 săptămâni de viață. Daca nivelul bilirubinei din sângele bebelușului este prea mare (hiperbilirubinemie), acesta va fi tratat cu lumina UV. Aceasta se numește fototerapie și este utilizată pentru a preveni creșterea în continuare a cantității de bilirubină. Lumina UV specială de la lampa de fototerapie, sau biliblanket, transformă bilirubina într-o formă de apa, care poate fi eliminată prin materiile fecale și/sau urină.
Terapia cu lumină poate fi administrată cu o lampă care eliberează lumină albastră sau lumină LED deasupra incubatorului sau a patului încălzit. Lampa poate fi, de asemenea, pusă într-o învelitoare: biliblanketul sau bilisoftul. Nivelul bilirubinei din sânge va determina dacă bebelușul dvs are nevoie de mai mult de o lampă/utilizarea biliblanketului. Bebelușul va fi dezbrăcat, doar cu un scutec sub lampă (sau pe saltea) pentru a expune cât mai multă piele la lumină. Uneori, o pătură specială, foarte subțire, poate fi folosită dacă bebelușul este neliniștit, pentru a-l face să se simtă în siguranță. Ochii sunt protejați de ochelari de pânză. Dacă ochelarii cad ocazional, nu este un motiv de îngrijorare, atâta timp cât copilul are ochii închiși.
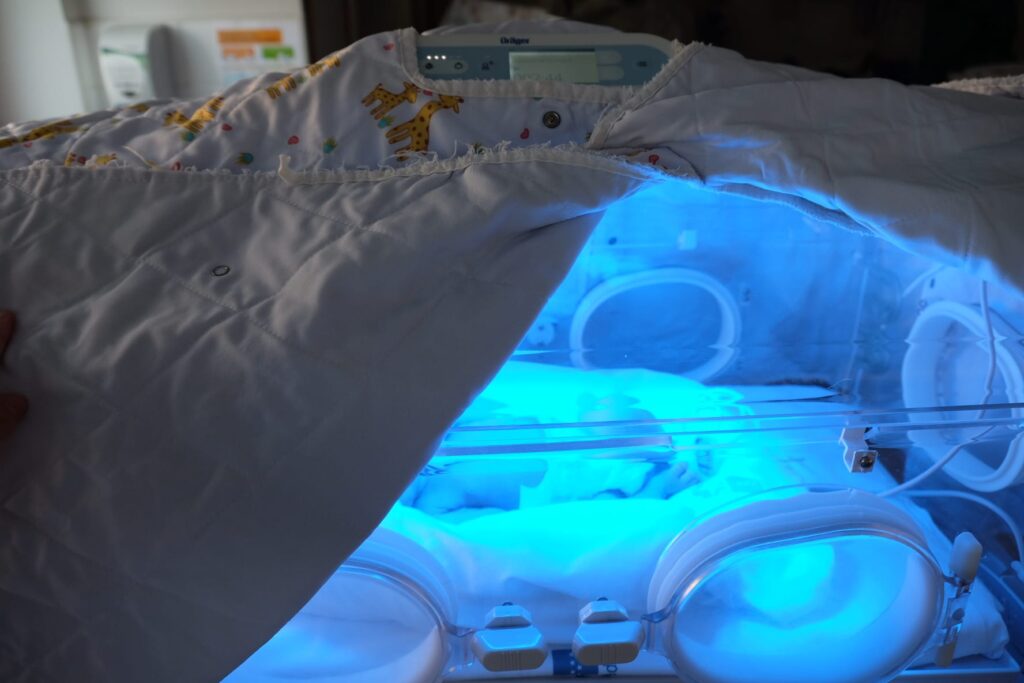
În fiecare zi, cantitatea de bilirubină din sânge este verificată pentru a determina durata necesară pentru fototerapie. Terapia cu lumină durează de obicei câteva zile. Când nivelul bilirubinei este suficient de scăzut, terapia cu lumină va fi oprită. După aceasta, sângele va fi luat din nou pentru a verifica dacă bilirubina nu a crescut. Se obișnuiește ca terapia cu lumină să fie repornită, numai dacă nivelul bilirubinei devine din nou ridicatPentru mai multe informații, consultați articolul intitulat „Icter”. Alternativ, un bilirubinometru transcutanat poate fi utilizat pentru a verifica nivelurile de bilirubina non-invaziv. Pentru ca tratamentul să aibă succes, bebelușul trebuie să fie sub lampă cât mai mult posibil. Acest lucru poate însemna că vă rugăm să oferiți perioade mai scurte de îngrijire piele pe piele sau îmbrățișări după hrănire.
Cateterizarea vezicii urinare
Cateterizarea vezicii urinare implică introducerea unui tub fin (cateter) în vezică prin uretră. Unele catetere urinare au un balon care le permite să fie fixate în vezică pentru a le împiedica să se miște și să iasă. Există mai multe motive pentru a efectua cateterizarea vezicii urinare:
Deși această procedură este minim invazivă, pot apărea complicații, cum ar fi: infecția; traumatismele sau scurgerile de urină. De aceea, vom încerca întotdeauna să scoatem cateterul cât mai curând posibil.
PROCEDURA DE CATETERIZARE A VEZICII URINARE
Cateterizarea vezicii urinare este o tehnică sterilă. În primul rând, se va efectua igiena mâinilor, urmată de punerea mănușilor sterile. Zona va fi curățată, iar sonda, acoperită cu lubrifiant anestezic, va fi introdusă ușor. Odată ce poziția sa este verificată, balonul va fi umplut cu apă sterilă. Cateterul va fi fixat pe pielea copilului pentru a preveni tragerea accidentală.
CUM SĂ VĂ ÎNGRIJIȚI COPILUL CU UN CATETER AL VEZICII URINARE
Ca părinte, este bine de știut că rezervorul de colectare a urinei ar trebui să rămână întotdeauna sub talia bebelușului pentru a facilita apariția urinei. Asigurați-vă că tubul sau punga nu sunt îndoite sau zdrobite. În cele din urmă, spălați-vă mâinile cu apă și săpun înainte și după manipularea sacului sau a tubului. Când schimbați scutecul și curățați zona, evitați contaminarea cateterului cu fecale. Dacă se întâmplă acest lucru, spălați-l cu apă și săpun.
Stoma
O stomă este o priză terapeutică în peretele abdominal pentru deșeuri corporale (de exemplu, pentru scaun). Se creează atunci când ieșirea naturală nu funcționează (de exemplu, cauzată de o malformație congenitală sau de o leziune intestinală cauzată de inflamație). Stoma se realizează printr-o procedură chirurgicală. Ne vom concentra exclusiv pe îngrijirea și gestionarea de stoma pentru sistemul digestiv.
Nivelurile de stoma din sistemul digestiv
Îngrijirea stomei
Stoma trebuie să fie roșie, umedă și netedă. Poate sângera puțin dacă frecați sau atingeți, deoarece este acoperit de mucoasa digestivă, care are multe vase de sânge. Stoma nu provoacă durere sau disconfort copilului, deoarece nu există terminații nervoase acolo. Disconfortul poate apărea dacă există o abraziune a pielii din jurul stomei, cauzată de sucurile gastro-intestinale dacă punga de stomă nu este bine sigilată. Stoma va fi spălată cu apă (unele unități neonatale pot folosi și un săpun neutru) cu un burete moale sau tifon steril. Stoma și pielea înconjurătoare vor fi uscate cu tifon, prin atingeri ușoare, fără a freca mucoasa stomei.
Îngrijirea Stoma va fi îndreptată spre trei puncte:
Stoma trebuie să fie întotdeauna roz; după operație va fi umflată, dar odată cu trecerea zilelor poate deveni mai mică și își poate schimba forma. Vom monitoriza conținutul care iese, precum și cantitatea, culoarea și textura acestuia (galben, verzui, cu cocoloașe, lichid, semi-lichid etc.).
: În prezent, există două tipuri de pungi de colectare, o singură bucată și două piese pungi. În ambele cazuri, punga are o deschidere pentru a o goli. Punga trebuie golită la fiecare schimbare pentru a monitoriza și cuantifica cantitatea și caracteristicile conținutului. Punga va fi schimbată la fiecare 1-2 zile pentru a evita contaminarea.
Pielea care înconjoară stoma este foarte vulnerabilă. Pentru a preveni abraziunea pielii, este esențial să se protejeze zona din jurul stomei cu produse de barieră și să se ajusteze dimensiunea dispozitivului la dimensiunea stomei, astfel încât să nu existe scurgeri.
Tratamentul plăgii
Pielea nou-născutului
Pielea este cel mai mare organ al corpului care acționează ca o barieră împotriva bacteriilor. De asemenea, acționează ca un sistem de comunicare cu mediul. Pielea bebelușului dvs diferă de cea a unui adult. Pielea unui nou-născut prematur va fi mult mai subțire și mai fragilă decât cea a unui adult. Numai la 3 săptămâni de viață pielea unui nou-născut la termen este complet dezvoltată. Nou-născutul prematur nu are grăsime, deoarece aceasta se acumulează în ultimul trimestru de sarcină. Aspectul pielii este diferit de cel al unui nou-născut la termen; este mai fin, de o culoare roșie, intensă și cu aspect gelatinos.
Toți nou-născuții se vor confrunta cu următoarele situații:
Prin urmare, îngrijirea noastră va avea ca scop prevenirea rănilor la nivelul pielii, asigurarea integrității acesteia și vindecarea oricăror răni.
Prevenirea rănilor
Prevenirea este cea mai eficientă modalitate de a evita leziunile la nivelul pielii. Acest lucru implică o evaluare detaliată a copilului dumneavoastră, luându-se în considerare susceptibilitatea de a dezvolta leziuni. O parte din această îngrijire vizează corectarea și reducerea cauzelor care generează presiune, tragere sau frecare pe piele.
Este esențial să:
Etapele de îngrijire a rănilor

Medicamente pentru inhalare
Medicamentul de inhalare este utilizat pentru a transmite medicamentele direct în căile respiratorii. Dispozitivele pentru aerosoli se numesc inhalatoare, iar cele care conțin particule lichide se numesc nebulizatoare. Ambele sisteme pot fi folosite, indiferent de suportul respirator pe care îl primește bebelușul dvs. Cele mai frecvent utilizate medicamente de inhalare sunt bronhodilatatoarele (dilatatoare ale căilor respiratorii).
Tehnica de administrare
Asistenta va analiza întotdeauna dacă momentul administrării medicației inhalate este corectă. Inhalarea medicamentelor este mai eficientă atunci când copilul dumneavoastră este calm în timpul inhalării.
Administrarea medicamentelor cu un inhalator:
În funcție de vârsta gestațională și de situația fiecărui copil, administrarea va fi în gură sau, mai de obicei, printr-un tub nazogastric.
Tehnica de administrare pentru medicație orală