¿Cuándo está preparado mi bebé para irse a casa?
El equipo que atiende al recién nacido decidirá el momento más oportuno del alta en función de las condiciones de salud del bebé. Generalmente el alta se suele
Regreso a casa con soporte médico
En algunos casos concretos puede ser necesario proveer de algún tipo de equipamiento médico (sondas para alimentación, oxigenoterapia domiciliaria, monitor de apneas o pulsioxímetro). Si este fuera el caso, aprenderás todo lo necesario para su manejo aunque, en muchos casos, los cuidados serán los habituales que realizas ya en el hospital. Se realizará un seguimiento del bebé a través de consultas externas.
Información sobre el alta
Antes del alta, la enfermera y el pediatra te darán información sobre alimentación, uso de medicamentos, tratamiento e instrucciones para el hogar.
Seguimiento
Dependiendo de la edad gestacional y patología que haya motivado el ingreso hospitalario, se establecerá un plan de seguimiento para tu bebé. Este seguimiento podrá ser en consulta de Neonatología u otras especialidades, o con el pediatra del centro de salud.
Despedida del hospital
Tras un ingreso más o menos prolongado en el Servicio de Neonatología llega por fin el esperado momento del alta domiciliaria. A partir de este hecho los padres sienten que pasan a ser los responsables exclusivos del cuidado de su bebé lo que, en algunos casos, puede suponer una carga de ansiedad y nerviosismo. Es por ello que es importante empezar a preparar el alta desde las primeras etapas del ingreso del recién nacido, implicando a la familia en sus cuidados, aprendiendo y entrenándose en los mismos. No olvides el apoyo de tu familia y amigos.
Dentro de los preparativos antes de llegar a casa es recomendable que los padres repaséis el informe con el médico, de forma que aclaremos todas vuestras dudas sobre los problemas de salud que ha tenido, los tratamientos que ha recibido o que va a necesitar así como su plan de seguimiento.
¿Cuándo consultar con el médico o acudir a Urgencias?
Los padres de bebés que han tenido ingresos prolongados pueden sentir más ansiedad respecto a lo que es normal y lo que supone una urgencia para su bebé.
Ante la duda y sobre todo, inicialmente, es preferible consultar con el médico o con el personal de enfermería (los teléfonos de la unidad están disponibles las 24 horas del día) todas las dudas que surjan. Poco a poco los padres se irán familiarizando y reconocerán cuándo existe un problema real de salud.
Signos de alarma:
Cuidados en casa
Después de regresar a casa del hospital, muchos padres sienten que deben volver a conocer a su bebé. Eso no es raro, tu bebé todavía tiene que acostumbrarse a estar en casa. Al mismo tiempo, siente más curiosidad por todo lo que lo rodea.
Los cerebros de los bebés prematuros y enfermos no siempre pueden manejar el exceso de estimulación. Esta sobreestimulación puede provenir del exterior, pero también del interior de tu propio bebé. La sobreestimulación del exterior puede ser, por ejemplo, los sonidos de otras personas en la casa, la radio o la televisión, o salir a caminar al aire libre. La sobreestimulación interna de tu bebé puede ser, por ejemplo, hambre, cólicos y otras molestias. Estos estímulos «ordinarios» pueden ser abrumadores para tu bebé. Tú mismo/a notarás esto porque tu bebé se sobresalta más fácilmente, es más difícil consolarlo o duerme menos. Es lógico que te haga sentir inseguro/a sobre si lo estás haciendo todo bien.
Síndrome de muerte súbita del lactante
El síndrome de muerte súbita del lactante es la muerte repentina e inexplicable de un niño/a menor de un año de edad. Todavía no se conocen las causas exactas, sin embargo, sí que se conocen factores protectores y varios factores de riesgo, algunos de ellos modificables.
Factores protectores
- Lactancia materna: dar el pecho al bebé es un factor protector.
- Dormir boca arriba: acostar al bebé siempre boca arriba, incluso en siestas cortas. Esto permite que el bebé respire sin obstáculos en el paso de aire. Al acostarse de lado, un bebé puede rodar fácilmente sobre sí mismo y colocarse boca abajo. Esta última postura está descrita como un factor de riesgo para muerte súbita ya que puede taponar la nariz y la boca y dificultar la respiración.
- Usar un colchón firme, no utilizar almohadas, colchas u otros objetos cerca de la cara.
- Parece que el uso del chupete para el sueño durante el primer año de vida es un factor protector; si el bebé está tomando pecho se debe esperar al mes de vida para no interferir con la lactancia.
Factores de riesgo
- Sobrecalentamiento: no abrigar en exceso al bebé y evitar la temperatura ambiental excesivamente alta. Esto favorece la falta de aire en los bebés.
- Dormir juntos: el lugar más seguro para que un bebé duerma es su propia cuna. Evita que el bebé duerma en la cama con otros niños/as y adultos. Mantener la cuna cerca de la cama donde duermen los padres.
- Tabaquismo: el tabaquismo de los padres aumenta el riesgo de muerte súbita. Esto también se aplica al tabaquismo pasivo (humo que se queda en la ropa o el cabello). Esto tiene un efecto adverso en el suministro de oxígeno, el crecimiento y la función pulmonar del bebé.
- Medicamentos: los medicamentos calmantes y sedantes pueden desempeñar un papel importante en la muerte súbita. Si estás amamantando, sólo debes usar estos medicamentos bajo prescripción de un médico.
Procesando tus propias emociones
Una vez estés en casa y hayas pasado el primer período de esta nueva vida juntos, muchas personas a tu alrededor pensarán que «Ya todo está bien». Sin embargo, muchos padres notan que, después de estar en casa durante dos o tres meses, sólo pueden recordar lo vivido en las últimas semanas y meses. Se sienten tristes, malhumorados o, simplemente, no se sienten ellos mismos. Las personas que te rodean no parecen entenderte fácilmente, pero eso es bastante normal. Te mantuviste tranquilo/a cuando era realmente necesario y ahora, que comienza la rutina, no eres capaz de mirar hacia atrás sin revivir la experiencia una y otra vez. Tu pareja puede tener emociones muy diferentes durante este período. Si no lográis entenderos, podéis pedir ayuda.
Red de apoyo: puede ayudarte a continuar con tu nueva vida el uso de tu red de personas de confianza, como familia y amigos. No tengas miedo de pedir su ayuda, estarán encantados de ayudar. Su participación puede darte una sensación de apoyo real. A veces, es difícil entender exactamente lo que es útil y necesario y qué cosas prefieres hacer tú mismo/a (compras, cocinar, etc). No dudes en explicar cuidadosamente en qué te gustaría que te ayudaran, ellos no pueden adivinarlo. Así evitarás cualquier tensión innecesaria entre vosotros.
Aprovecha los momentos en los que otras personas están cuidando de tu bebé para descansar y relajarte. A la mayoría de los abuelos les gusta poder pasar más tiempo con sus nietos/as. También fue un momento difícil para ellos y poder estar a su lado les reconforta.
Cuando todo vuelva a la normalidad y la calma, tus hijos/as mayores volverán a sentir que estás cerca. Intenta dedicarles tiempo para que sientan que no sólo cuidas del nuevo bebé.
Ayuda profesional: ¿te sientes triste, ansioso/a o infeliz? No dudes en ponerte en contacto con tu médico de cabecera para obtener ayuda. Pedir ayuda es una señal de fortaleza y muestra que estás tratando de hacer lo máximo por ti y tu familia. No es nada extraño si no te sientes bien después de un periodo de tantos cambios, no estás solo/a en esto.

Consejos para casa
Cuando tu bebé se va a casa, por lo general, realizará 7-8 tomas al día. La cantidad de alimento que tu bebé necesita se hablará en el momento del alta. Tal vez en el hospital tu bebé se haya acostumbrado a que le den de comer a horas fijas. En casa, puedes ceñirte a esos horarios o adaptarte lentamente a vuestra propia rutina diaria.
Si tu bebé es amamantado, podrá realizar todas las tomas que desee, respetando un mínimo de 7-8 tomas al día en las primeras semanas de vida. Asegúrate de que tu bebé moje unos 4 pañales al día. De esta forma estarás seguro/a de que tu bebé está comiendo lo suficiente. Un bebé que toma lactancia materna suele realizar varias deposiciones al día sin que exista un número normal de las mismas.
Si tu bebé recibe alimentación con fórmula, es importante seguir las instrucciones indicadas en el alta. En los botes de leche, también vienen indicaciones de cómo preparar un biberón. El tipo de agua utilizada varía dentro del territorio nacional, siendo permitida el uso de agua del grifo en algunas comunidades autónomas. Calienta el agua al baño maría y déjala enfriar. El biberón de fórmula no se puede preparar más de una hora antes de su consumo. Tira siempre lo que quede. Comprueba siempre que está a la temperatura adecuada, por ejemplo, dejando caer una gota de la fórmula en la parte interior de la muñeca. Los biberones y las tetinas deben enjuagarse con agua fría después de su uso y luego deben limpiarse con agua caliente y detergente líquido. Los biberones y las tetinas se pueden lavar en el lavavajillas. El consejo es hervirlos una vez cada 24 horas.
Puedes salir a caminar con tu bebé al aire libre incluso, cuando hace más frío. Viste a tu bebé acorde a la temperatura exterior, evitando el sobrecalentamiento. En verano asegúrate de proteger a tu bebé del sol.
Dormir siempre boca arriba, incluso en siestas cortas. Para obtener más información lee el apartado “Síndrome de muerte súbita del lactante”
Es normal que tu bebé llore. Trata de averiguar qué es lo que le hace llorar:
- Hambre
- Pañal sucio
- Tiene sueño
- Tiene gases o cólicos
- Dolor
- Necesita contacto y atención
- Está fuera de sí por alguna razón
- Transición a otra rutina de alimentación
- Un día de adaptación a la lactancia
- Una temperatura alta o baja
Se puede bañar al bebé desde el primer día de vida, no es necesario esperar a que se caiga el cordón para poder bañarle, pero no es necesario bañarle a diario. La habitación donde bañes al bebé debe estar caliente (23-25ºC), con ausencia de corrientes y con ventanas cerradas. Prepara todo lo que vayas a necesitar: Bañera con agua a una temperatura de 35-36ºC, jabón de pH neutro, esponja suave, toalla grande para secarle. El baño debe ser rápido, de corta duración para evitar enfriamientos. Pero a la vez ha de ser un momento relajado, placentero, de estimulación y comunicación con el bebé. Nunca dejes al bebé sin vigilancia durante el baño. Antes de meterlo en el baño limpia primero la región genital. Apoya su cabeza en tu antebrazo. Comienza por la cara y la cabeza, sigue por el cuerpo, brazos y piernas y, por último, la región genital. Insiste en la limpieza de pliegues. Sécale con cuidado, sin frotar, mejor con toques. Aplica lociones hidratantes si crees que es necesario. No utilices colonia sobre la piel del bebé.
Las uñas se pueden cortar o limar a partir de los 15 días de vida. Utiliza limas o tijeras con punta redonda. Córtalas rectas tanto en manos como en pies y cuando el bebé esté tranquilo.
algunos consejos son los siguientes:
- El lugar más seguro para dormir durante los primeros meses del bebé es la habitación de los padres, en su propia cuna. Las barras de la cuna deben de tener una separación inferior a 6 cm con un colchón firme encajado en la base y con chichoneras fijadas a la parte interior de la cuna.
- Es fundamental asegurarse de que tanto la cuna como el cochecito, la sillita del coche o la mochila portabebés cumplen las medidas de seguridad establecidas por los organismos pertinentes. Cuando el bebé esté en el cochecito o la sillita tiene que ir siempre bien sujeto, con arneses de seguridad.
- Nunca dejes sin vigilancia (aunque sea unos segundos) al bebé sobre sillas, camas, sofás o cambiadores.
- Hay que tener precaución con adornos del tipo cadenas, cordones o cintas especialmente si los llevan al cuello o si contienen piezas pequeñas susceptibles de soltarse y que el bebé se pudiera llevar a la boca.
- Cuando lleves al bebé en brazos hay que tener especial cuidado para evitar tropiezos y caídas.
- En cuanto a la temperatura del baño es necesario comprobarla siempre para evitar quemaduras. Mantén los aparatos eléctricos alejados de la bañera.
- Sé cuidadoso/a con la temperatura de los alimentos que le des al bebé, especialmente si se calientan en el microondas, ya que puede hacerlo de manera irregular.
- Evita estufas o braseros encendidos en la habitación; en caso de que sea necesario, asegura una correcta ventilación.
- Nunca dejes al bebé solo en casa o dentro de un vehículo.
Durante los viajes en coche se deben usar los sistemas de retención infantil homologados en relación a su peso y talla, aunque sea en trayectos cortos. El bebé debe ir sujeto en una silla homologada, en sentido contrario a la marcha, nunca en el asiento delantero (a no ser que el coche no disponga de asientos traseros o estos estén ocupados en su totalidad por niños/as, en ese caso en el asiento del copiloto es imprescindible desconectar el airbag). Los capazos deben ir siempre en el asiento trasero.
Algunas recomendaciones de seguridad con animales domésticos son:
- Muéstrale pañales y ropa usada por el bebé para que identifique el olor. Permite que el animal huela al bebé, pero no dejes al animal doméstico con el bebé a solas y evita que duerma cerca del bebé.
- Haz caso al animal cuando el bebé esté despierto. Préstale atención propia.
- Mantén una higiene adecuada del animal y ten al día el calendario de vacunas de la mascota. Evita que el bebé toque el collar antiparasitario ya que puede ser tóxico y vigila reacciones alérgicas del bebé al pelo o babas del animal.
La ropa del bebé debe ser de tejidos naturales (algodón, lino), holgada, no ajustada al cuello, tobillo ni puños, fácil de colocar y que no desprenda pelusa. Es mejor que se abroche con corchetes que con botones. El lavado de estas prendas se realizará con jabones neutros con un buen aclarado. No se recomienda usar lejías, sustancias blanqueadoras, ni suavizantes. No es necesario separarlas de la ropa del resto de la familia si se conservan las indicaciones previas.
Reanimación cardiopulmonar
La reanimación cardiopulmonar (RCP) básica o soporte vital básico es el conjunto de maniobras que nos permiten identificar si el niño/a se encuentra en una situación de parada cardiorrespiratoria (PCR) o en riesgo inmediato de padecerla, y actuar sin equipamiento específico hasta la llegada del personal cualificado. Para saber reconocer una situación de emergencia debemos conocer los signos clínicos de alarma:
- Bajo nivel de conciencia: no responde a la llamada ni al aplicar estímulos que le produzcan dolor, como un pellizco en la mejilla, o estimular la planta del pie.
- No respira con normalidad: la frecuencia respiratoria es demasiado alta o baja, tiene signos de fatiga al respirar o se está agotando, mantiene una respiración superficial o emite ruidos respiratorios anormales, como estridor o sibilancias.
- Deterioro de la circulación sanguínea (circulación no efectiva): no tiene reflejos (no tose), no realiza movimientos, presenta una palidez extrema o coloración azulada de la piel y alrededor de la boca.
En los pacientes pediátricos y más en los neonatos, las situaciones de urgencia y/o emergencia suelen originarse por un problema respiratorio en la mayoría de los casos. También existe la posibilidad de que exista una causa circulatoria o cardiaca secundaria a una enfermedad del bebé o un accidente.
Soporte vital básico
Lo primero que se debe hacer es garantizar la seguridad del bebé y del reanimador, movilizando al bebé a un lugar seguro. En caso de traumatismo, asegurar la estabilidad de la columna cervical. Lo segundo a realizar será evaluar el nivel de consciencia, llamándole en voz alta y estimulándole con suavidad, evitando sacudidas bruscas.
Secuencia de actuación si no hay pérdida de consciencia

Secuencia de actuación si existe pérdida de consciencia
Se deben iniciar las maniobras de reanimación lo antes posible, pidiendo ayuda y activando los sistemas de emergencias.
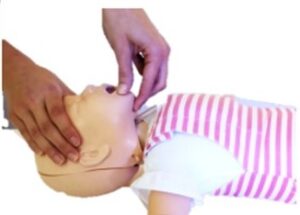
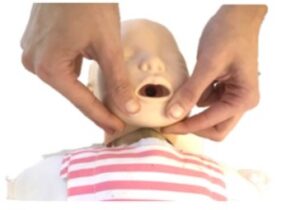
- Si estamos solos, al ser el fallo respiratorio la principal causa de parada cardiorrespiratoria en la población pediátrica, iniciaremos las maniobras durante 1 minuto, comenzando con 5 ventilaciones de rescate; salvo que la causa sea claramente de origen cardiaco, en cuyo caso avisaremos inmediatamente al 112.
- Si hay más reanimadores, mientras uno inicia las maniobras de reanimación, el segundo activa los sistemas de emergencias.

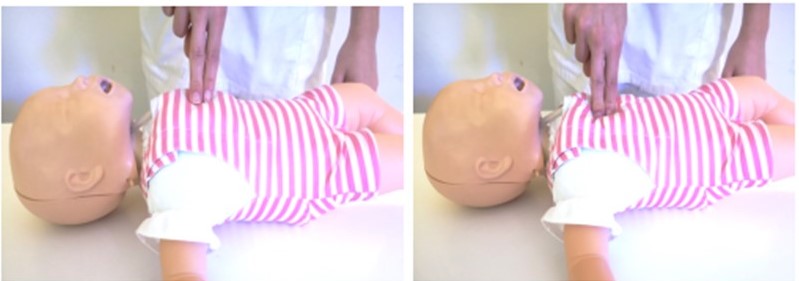
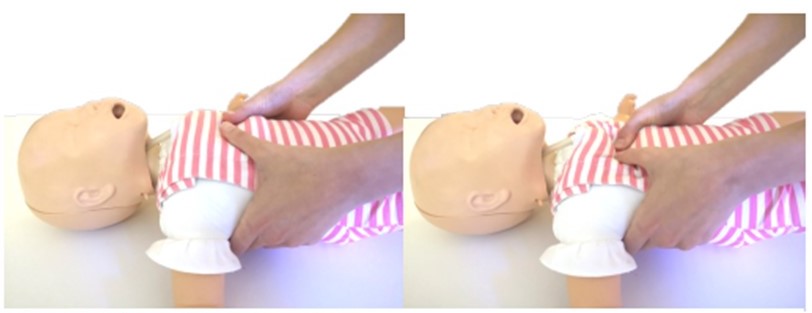
Activación de los equipos de emergencias
Se realizará tras 1 minuto de RCP comenzando con las 5 ventilaciones de rescate. En caso de tener que desplazarse para realizar la llamada a los equipos de emergencias, el reanimador puede llevar al bebé con él para disminuir las interrupciones en la RCP. Si hay más de un reanimador, uno iniciará la RCP mientras el otro busca ayuda. Al solicitar ayuda para activar los equipos de emergencias, deberemos informar del suceso.
- Informar que se trata de una PCR.
- Dónde nos encontramos: dirección, localidad, calle y número.
- ¿Qué ha pasado?
- Edad de la víctima.
- Qué maniobras de reanimación se han aplicado.
Secuencia de actuación si hay obstrucción de la vía aérea por cuerpo extraño
Se debe sospechar de una obstrucción de la vía aérea por cuerpo extraño cuando el bebé está comiendo o jugando con algún objeto pequeño. Presentará tos o dificultad respiratoria brusca. Es necesario establecer la gravedad de la situación, diferenciando si el bebé mantiene una tos efectiva o una tos ineficaz.
- Tos eficaz: tos fuerte, emite sonidos, llanto fuerte, coge aire antes de toser
- Tos ineficaz: tos débil o ausente, ausencia de llanto, no puede respirar, cianosis, disminución del nivel de conciencia

Seguimiento
Controles con el pediatra: El número de controles en el centro de salud puede variar según el motivo de ingreso del recién nacido. Tu bebé será atendido por una enfermera especialista y/o por el pediatra. Todos los bebés deben tener un seguimiento por el pediatra del centro de salud independientemente de que necesiten acudir a otras consultas en el hospital.
Consulta de Neonatología: muchos recién nacidos precisan de un seguimiento específico en la consulta de Neonatología. Las visitas varían según la edad gestacional y la patología del bebé. Aquellos recién nacidos considerados de alto riesgo tendrán un calendario con visitas programadas y pruebas complementarias a realizar evolutivamente. Estos bebés son:
- Recién nacido < 1.500 g o edad gestacional < 32 semanas
- Encefalopatía hipóxico-isquémica neonatal que precisó hipotermia terapéutica
- Recién nacidos con malformaciones congénitas mayores o trastorno genético
- Examen neurológico anormal en el momento del alta de Neonatología
Otros recién nacidos, no están incluidos en estos grupos pero pueden necesitar seguimiento en consulta de Neonatología. Si ese fuera el caso, el pediatra te lo indicará antes del alta hospitalaria.
Consulta en otras especialidades: según la patología que presente el bebé, podrá necesitar seguimiento en consultas de otras especialidades diferentes a Neonatología, por ejemplo, seguimiento en consultas de Cardiología o Neumología. El pediatra te informará sobre estas revisiones antes del alta hospitalaria.
Vuelta al trabajo. Solicitud de prestación por maternidad/paternidad
Las semanas pasan volando y antes de que te des cuenta te esperan de vuelta en el trabajo. El ingreso de tu bebé en el Servicio de Neonatología es un momento muy difícil. Además de las muchas emociones que genera, también surgen algunas preguntas prácticas: ¿Cómo afecta esto a mi trabajo? ¿Se aplican las mismas reglas en la baja para mi pareja y para mí? Todas estas preguntas pueden ser resueltas por un/a trabajador/a social, no dudes en consultarle. Podrá explicarte las prestaciones económicas y beneficios fiscales disponibles, y asesorarte sobre otros asuntos relacionados con la atención familiar y el transporte.
Una vez haya nacido tu bebé, tendrás derecho a disfrutar de la prestación por maternidad/paternidad. Para ambos progenitores la duración total para cada uno será de 16 semanas, distribuidas de la siguiente forma:
- 6 semanas obligatorias, ininterrumpidas y que deberán disfrutarse a jornada completa inmediatamente después del parto.
- 10 semanas que podrán disfrutar a jornada completa o parcial:
- De manera continuada al periodo obligatorio.
- De manera interrumpida, en cuyo caso, debe ser en periodos semanales (acumulados o independientes) desde la finalización de las 6 semanas obligatorias hasta que el hijo/a cumpla 12 meses de edad.
- El disfrute de cada periodo semanal o acumulación de períodos deberá comunicarlos el interesado/a a la empresa con una antelación mínima de 15 días.
- El disfrute a jornada completa o parcial de este periodo, requerirá un acuerdo entre la empresa y la persona trabajadora.
Si quieres tener más información sobre ello, puedes consultar la página web de la Seguridad Social aquí.
La prestación se ampliará en caso de parto múltiple, parto prematuro, hospitalización posterior al parto o hijo/a con discapacidad. No dudes en consultar tu situación con la trabajadora social.